Il futuro dell’ambulatorio è già iniziato. E si chiama AI clinica
Il medico e il copilota digitale. Cosa sta succedendo davvero in Europa
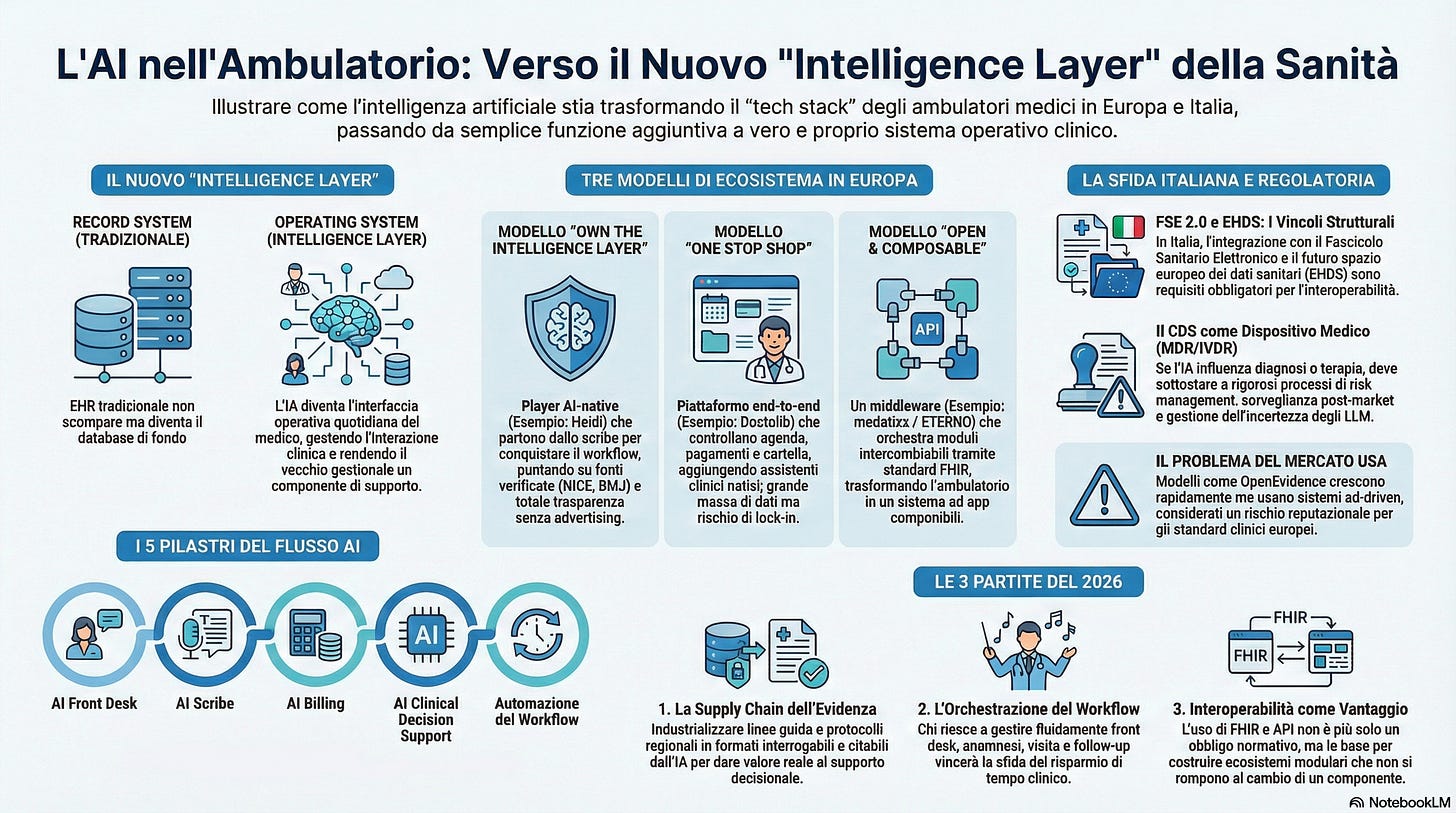
Sta arrivando una nuova ondata di AI in ambulatorio. Non parlo di “una funzione in più”. Parlo di un nuovo modo di lavorare, dove l’AI diventa lo strato principale con cui il medico interagisce durante la visita.
𝗗𝘂𝗲 𝘀𝗲𝗴𝗻𝗮𝗹𝗶 𝗳𝗼𝗿𝘁𝗶, 𝗾𝘂𝗮𝘀𝗶 𝗻𝗲𝗹𝗹𝗼 𝘀𝘁𝗲𝘀𝘀𝗼 𝗺𝗼𝗺𝗲𝗻𝘁𝗼.
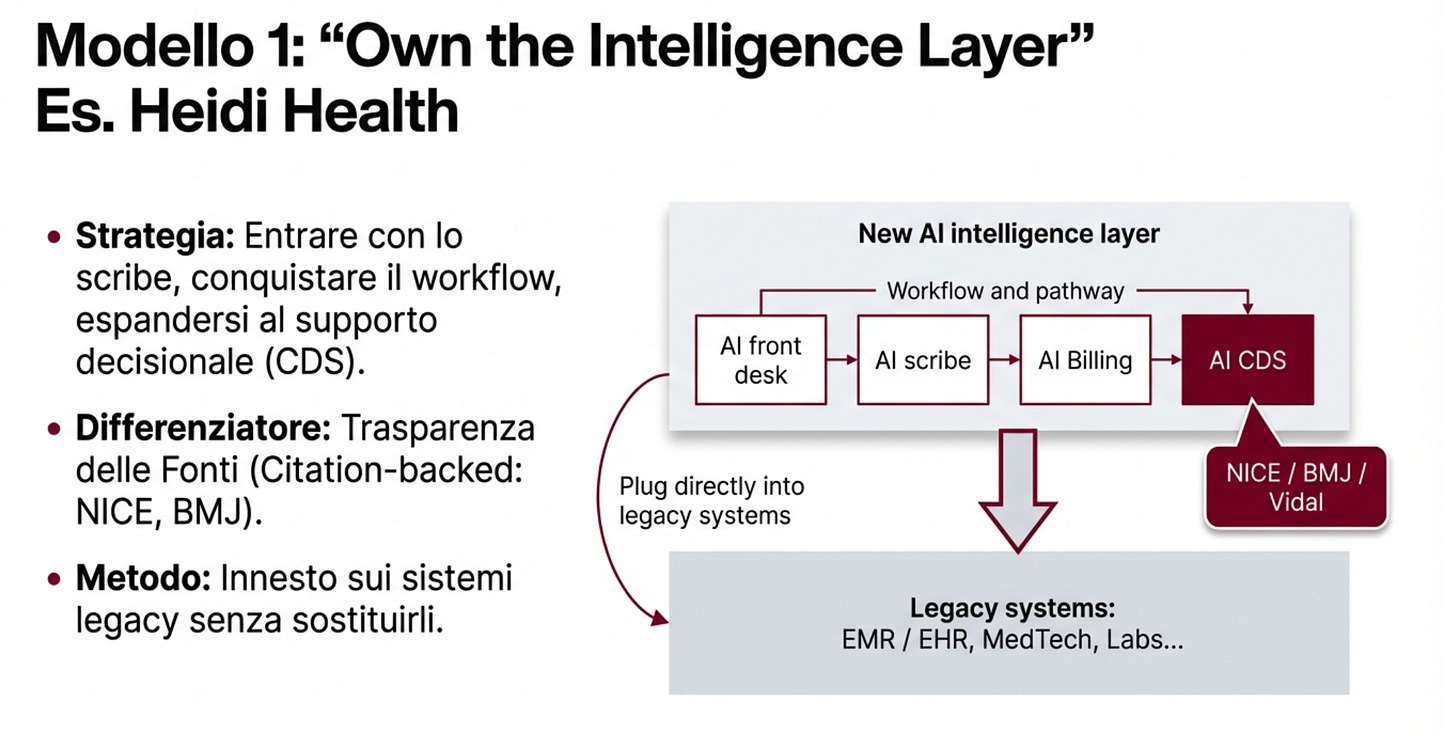
Heidi, uno dei nomi più forti sugli AI scribe, ha lanciato Heidi Evidence. In pratica un supporto decisionale clinico che risponde citando le fonti, tipo linee guida e manuali, e può usare anche documenti interni caricati dall’utente.
Doctolib, che in Europa è ormai una delle piattaforme sanitarie più grandi, ha annunciato un laboratorio di intelligenza artificiale clinica. Obiettivo dichiarato: diventare molto forte nel supporto alle decisioni cliniche.
Ecco come la vedo, detta semplice.
1. Dalla “trascrizione” al “copilota clinico”.
Fino a ieri l’AI in ambulatorio era soprattutto questo: ascolta la visita, scrive il resoconto, ti fa risparmiare tempo.
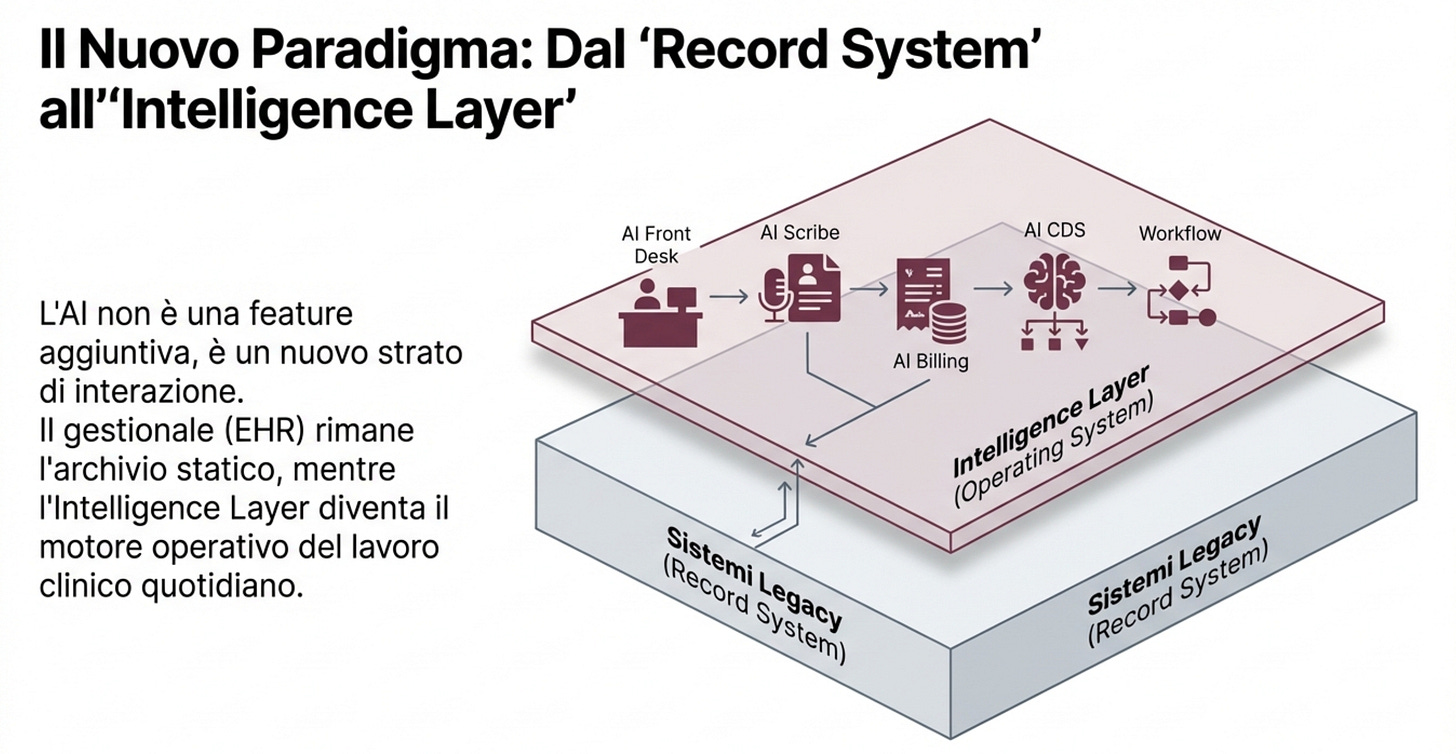
Ora il salto è un altro: non solo scrive. Ti aiuta a ragionare, ti propone opzioni, ti ricorda cosa dicono le fonti, e lo fa mentre lavori.
Se metti insieme i pezzi, la nuova “catena” diventa:
accoglienza e triage.
scrittura automatica del diario clinico.
codifiche e pratiche amministrative.
suggerimenti clinici con fonti.
percorsi e promemoria nel flusso di lavoro.
In pratica un livello nuovo, sopra i software classici, che diventa il punto centrale della visita. La cartella clinica resta fondamentale, ma rischia di diventare sempre più “archivio ufficiale”, mentre la parte viva della visita passa dallo strato AI.
Heidi sta facendo la strada “dal basso verso l’alto”. Prima scribe, poi altre funzioni, ora supporto clinico con citazioni. È veloce e “leggera”, perché non deve possedere tutto il resto. Però per contare davvero deve integrarsi bene con i sistemi che i medici già usano ogni giorno.
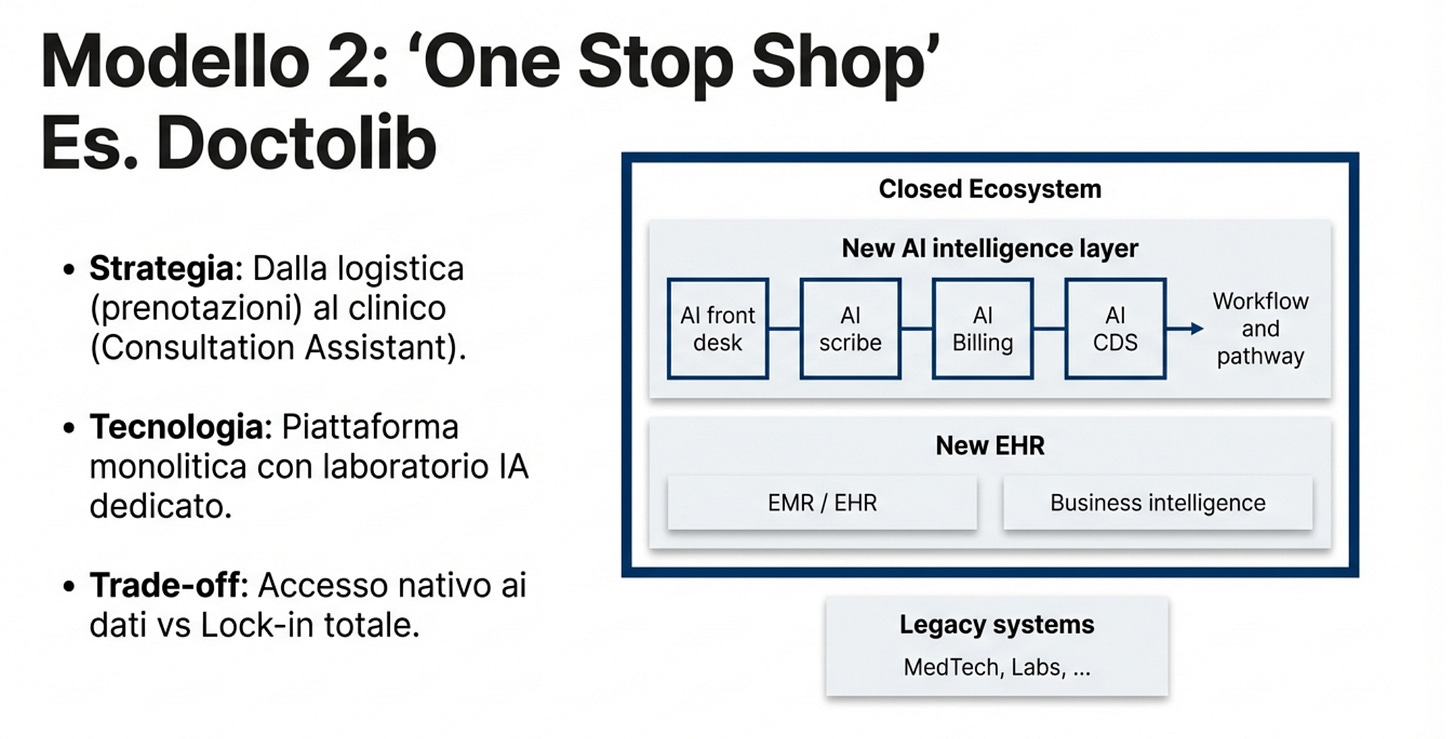
Doctolib fa l’opposto. È già una piattaforma completa. Ora ci mette sopra l’AI, usando i dati e i passaggi operativi che già controlla. È potente. Ma è anche un modello più chiuso.
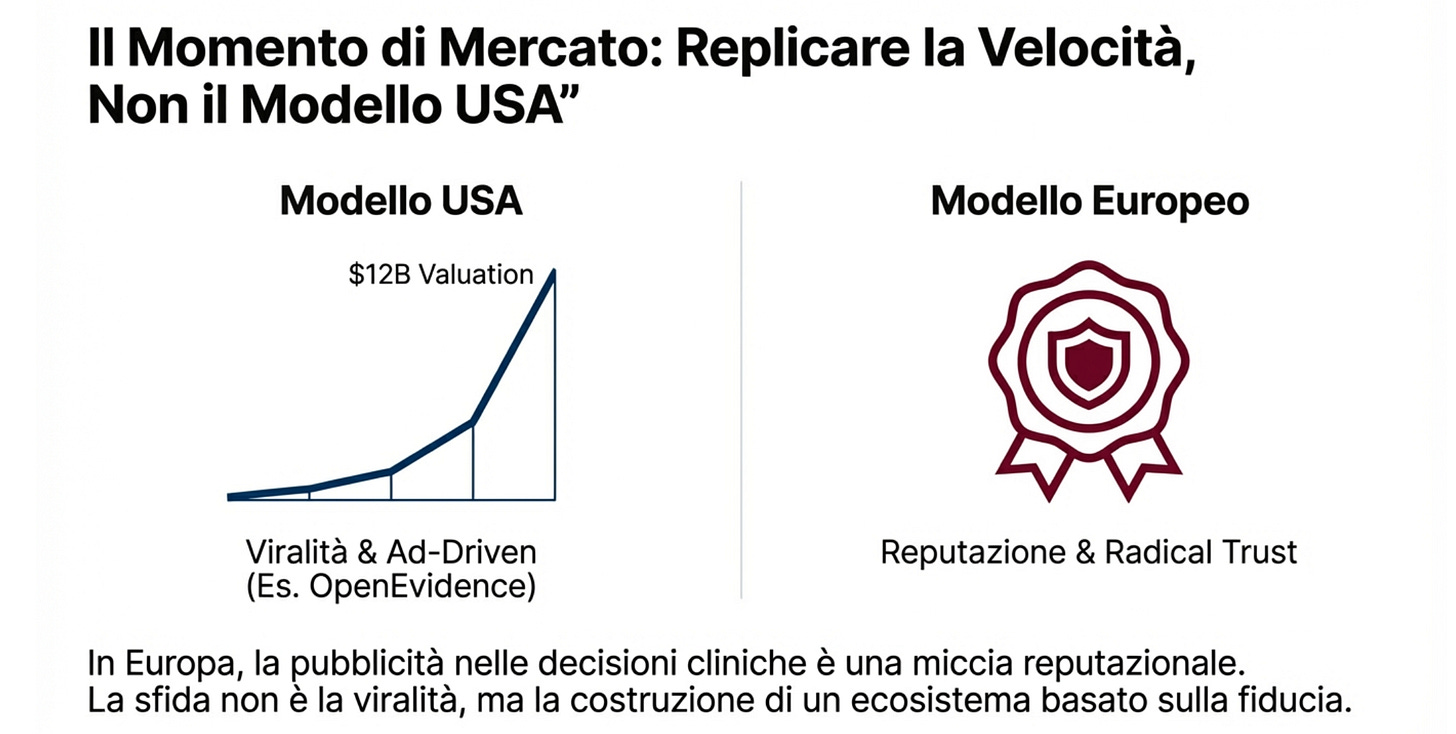
2. Perché si stanno muovendo tutti. Negli USA è esploso OpenEvidence.
Negli Stati Uniti un supporto decisionale basato su AI è cresciuto a una velocità impressionante e ha costretto tutti a reagire.
In Europa però c’è un punto delicato: il medico deve fidarsi. Se il modello di business sembra “pubblicitario”, la fiducia si rompe in un attimo. Qui Heidi sta chiaramente dicendo “io gioco la partita, ma con risposte citate e verificabili”.
E attenzione: l’Europa non parte da zero. Abbiamo già strumenti clinici molto usati e molto seri. Abbiamo anche startup che vogliono diventare lo standard europeo.
La domanda vera è: faremo squadra o avremo mille soluzioni diverse, tutte mezze integrate. Perché in sanità la frammentazione non è un dettaglio. È un costo enorme, in tempo, rischio e fatica mentale.
3. Il supporto decisionale è in una zona grigia. E può cambiare tutto.
Qui dico le cose come stanno.
Se un sistema “scrive appunti” è una cosa. Se un sistema “ti suggerisce cosa fare clinicamente” diventa un’altra cosa.
Il supporto decisionale clinico tocca responsabilità, sicurezza del paziente, e spesso finisce nel mondo della regolazione dei dispositivi medici software. Con requisiti veri: tracciabilità, gestione dei rischi, prove di funzionamento, controllo degli aggiornamenti, e capacità di spiegare cosa sta succedendo.
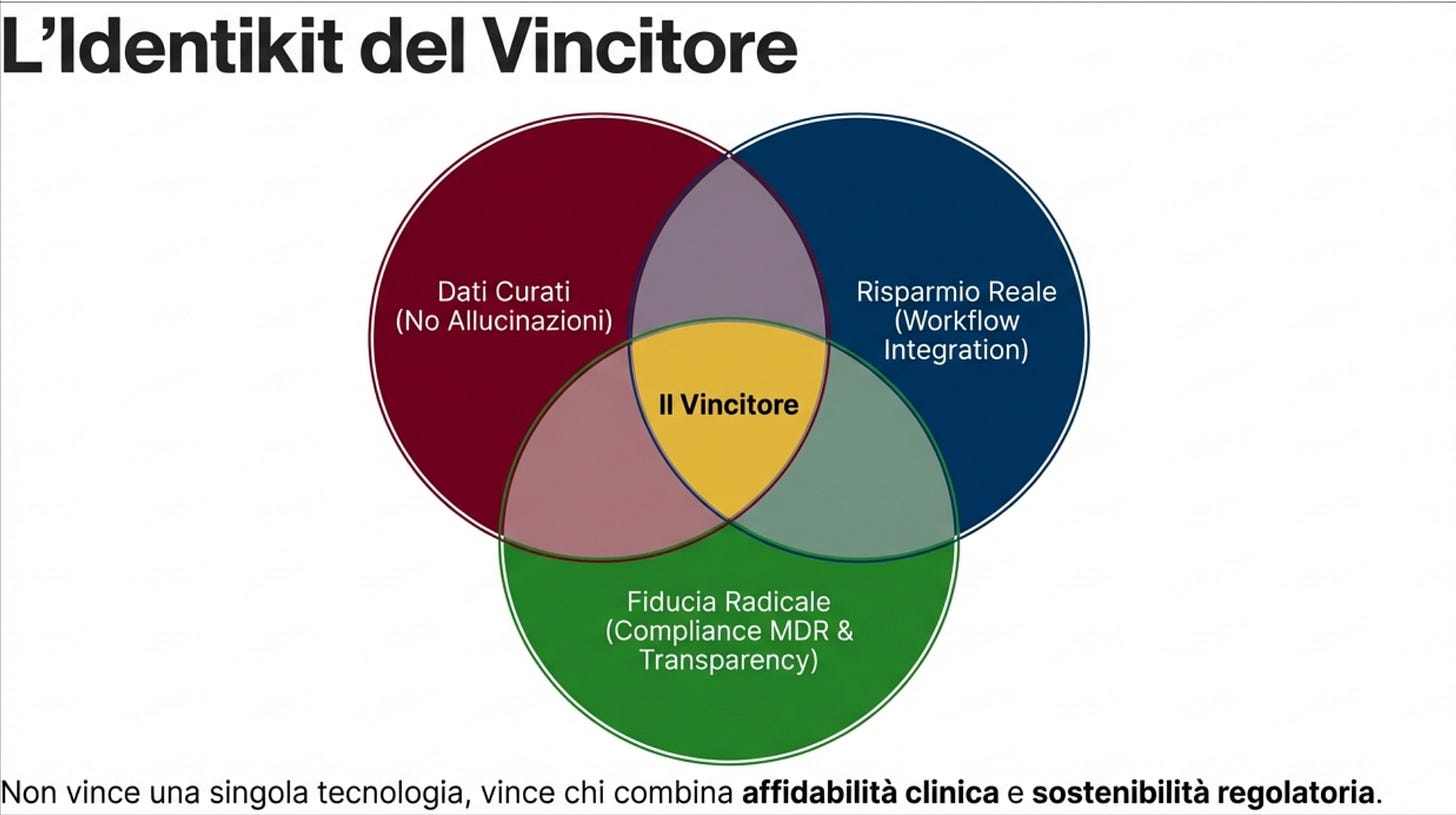
E c’è un paradosso: i sistemi vecchi, a regole fisse tipo “se succede X allora fai Y”, sono più facili da certificare perché sono ripetibili. I sistemi basati su modelli linguistici sono più flessibili e spesso più utili. Però sono anche meno “identici” ogni volta. Questo li espone a controlli più severi. Quindi sì, siamo in una fase in cui innovazione e regole stanno correndo a velocità diverse. E chi costruisce bene oggi, con guardrail e trasparenza, domani avrà un vantaggio enorme.
4. Chi vince davvero. I gestionali storici. Gli editori medici. O le piattaforme AI.
La battaglia è appena iniziata, e non la vincerà chi fa la demo più bella.
I software storici non stanno fermi. Molti stanno diventando “hub” che integrano tanti servizi esterni. Così cercano di restare il centro dell’ambulatorio.
Gli editori e chi possiede contenuti clinici di qualità hanno un vantaggio enorme. Perché il supporto decisionale senza basi curate, aggiornate e localizzate, è fumo. Il vero “oro” non è solo l’algoritmo. È la qualità delle fonti, come sono organizzate, e quanto sono aderenti alla pratica clinica reale.
E poi ci sono le piattaforme AI che puntano a diventare il punto di lavoro quotidiano del medico.
Io vedo tre modelli che stanno emergendo:
Modello A. Piattaforma completa e chiusa.
Un unico fornitore ti dà quasi tutto, e l’AI è dentro. Pro: tutto integrato. Contro: dipendenza da un solo ecosistema.
Modello B. Moduli AI che si agganciano ai software esistenti.
Lo scribe e il supporto clinico si collegano a quello che già usi. Pro: adozione rapida. Contro: integrazione difficile se i sistemi sono vecchi o diversi tra loro.
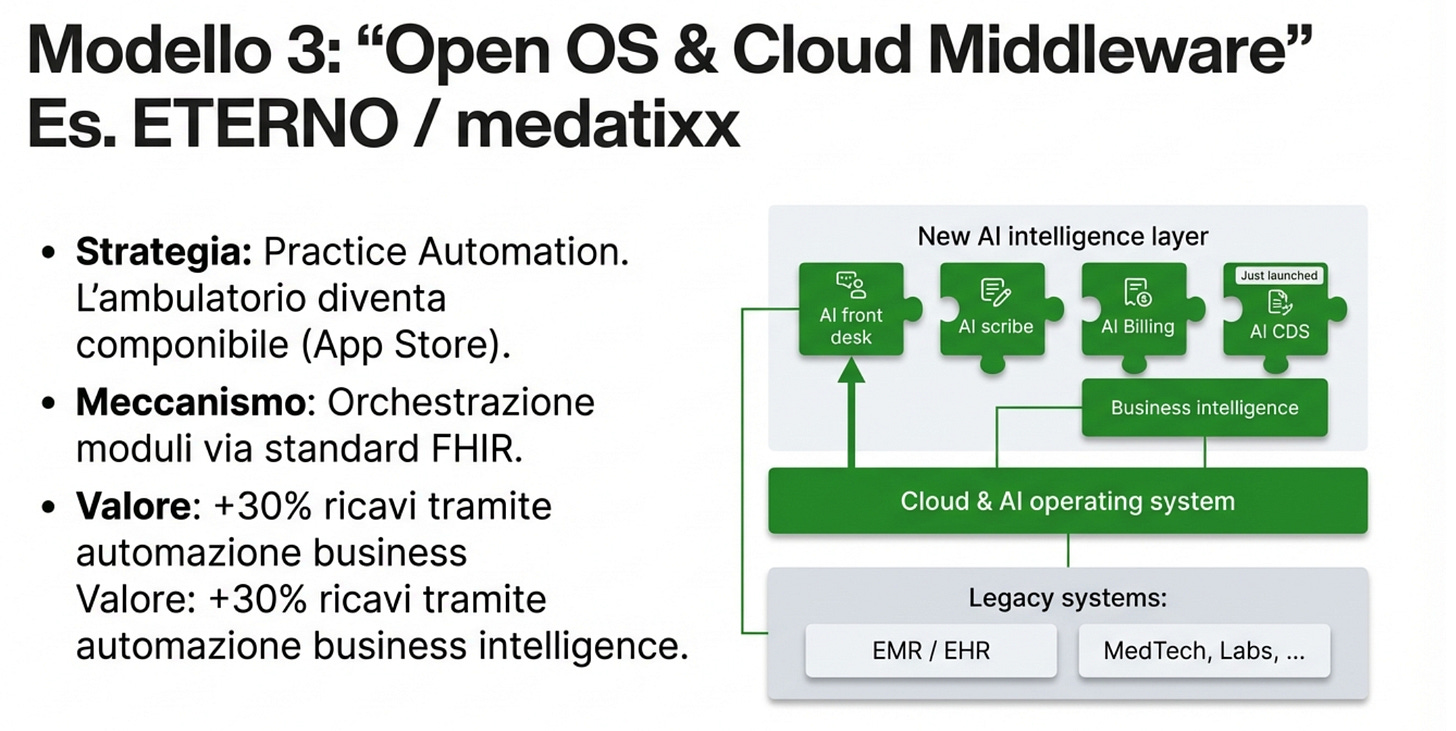
Modello C. “Sistema aperto” che collega più strumenti.
Un livello che fa da regista tra cartella, agenda, servizi, AI e analisi. Pro: scegli il meglio pezzo per pezzo. Contro: serve governance e standard seri, altrimenti diventa caos.
Ora portiamolo in Italia, senza usare parole troppo tecniche.
In Italia il tema non è solo “avere l’AI”. È farla funzionare in mezzo a:
regioni diverse.
software diversi.
regole diverse.
flussi amministrativi pesanti.
integrazioni spesso fragili.
Qui la vera discriminante sarà l’aggancio con il Fascicolo Sanitario Elettronico e con tutto ciò che ruota intorno a prescrizioni, referti, piani terapeutici, note e percorsi regionali. Se l’AI non si collega bene alla realtà operativa italiana, resta un giocattolo da convegno.
In più, a livello europeo, sta arrivando una spinta forte verso dati più interoperabili e scambiabili tra sistemi. Tradotto: chi sa collegarsi bene e in modo sicuro ai flussi ufficiali avrà un vantaggio competitivo enorme.
La visione che mi convince di più, per l’Italia, è questa.
L’AI deve diventare il “copilota” del medico, non il giudice. Ti fa risparmiare tempo. Ti porta fonti e ragionamenti in modo chiaro. Ti aiuta a non dimenticare passaggi importanti. Ti propone, ma non impone. E soprattutto lascia sempre traccia di cosa ha usato, cosa ha trovato, e quanto è sicura la risposta.
Se succede questo, il beneficio è enorme: meno burnout. Più tempo clinico vero. Migliore qualità documentale. Più coerenza con linee guida e percorsi. E un salto di produttività che oggi, sinceramente, serve come l’aria.
Bibliografia:
1️⃣ Heidi Evidence – Launch announcement
Heidi introduces citation-backed clinical decision support integrated with its AI scribe.
https://www.heidihealth.com/en-gb/blog/heidi-launches-evidence
2️⃣ Doctolib – AI strategy and consultation assistant (Microsoft case study)
Overview of Doctolib’s AI assistant built on Azure OpenAI.
https://www.microsoft.com/en/customers/story/19557-doctolib-azure-open-ai-service
3️⃣ Doctolib – Launch of clinical AI laboratory (France news coverage)
Announcement of dedicated AI lab focused on clinical decision support.
https://www.cnews.fr/france/2026-02-23/doctolib-lance-son-laboratoire-dintelligence-artificielle-1821706
4️⃣ OpenEvidence – Market growth and valuation coverage
Report on rapid physician adoption and valuation.
https://hlth.com/insights/news/openevidence-doubles-valuation-to-12bn-as-physician-adoption-accelerates-2026-01-22
5️⃣ European Health Data Space (EHDS) – Official EU overview
Regulatory framework for cross-border health data interoperability.
https://health.ec.europa.eu/ehealth-digital-health-and-care/european-health-data-space-regulation-ehds_en
6️⃣ MDR Guidance on Medical Device Software (EU)
Guidance relevant to clinical decision support systems.
https://health.ec.europa.eu/document/download/b45335c5-1679-4c71-a91c-fc7a4d37f12b_en
7️⃣ Fascicolo Sanitario Elettronico 2.0 – Italian regulation
Official publication in Gazzetta Ufficiale.
https://www.gazzettaufficiale.it/eli/id/2023/10/24/23A05829/SG
8️⃣ medatixx HealthHub – Ecosystem integration approach
Example of practice software integrating third-party solutions via standards.
https://medatixx.de/healthhub
9️⃣ AMBOSS – Clinical knowledge platform
Example of European point-of-care knowledge system expanding with AI.
https://www.amboss.com/int/clinicians